Парентеральные вирусные гепатиты
Защити себя и своих близких от парентеральных вирусных гепатитов
Парентеральный (гемоконтактный) вирусный гепатит – это воспалительное заболевание печени, которое вызывают вирусы гепатита В, С, Dи другие.
В группу повышенного риска инфицирования входят лица, потребляющие наркотические средства; имеющие беспорядочные половые связи; проживающие совместно с пациентами, инфицированными вирусами парентеральных гепатитов; реципиенты крови и ее компонентов, органов и (или) тканей, биологических материалов человека; подвергаемые другим инвазивным медицинским вмешательствам; дети, рожденные от инфицированных матерей.
В группу риска профессионального заражения входят: обучающиеся в учреждениях среднего специального образования, учреждениях высшего образования по профилю образования «Здравоохранение»; медицинские работники, работники других специальностей, которые в процессе своей деятельности имеют контакт с кровью и ее компонентами или другими биологическими материалами человека.
Заражение парентеральными вирусными гепатитами (ПВГ) (В,С,D), происходит через нарушения  целостности кожных и слизистых покровов.
целостности кожных и слизистых покровов.
Механизм передачи инфекции — парентеральный. Заражение происходит: естественным (половой, вертикальный - от матери ребенку во время беременности и родов, контактно-бытовой) и искусственным (артифициальным, немедицинские и медицинские манипуляции с нарушением целостности кожных покровов и слизистых) путями.
Источник инфекции человек, больной острым, хроническим гепатитом или носитель вируса, у которого клинические проявления заболевания отсутствуют. Устойчивость вирусов в окружающей среде чрезвычайно высокая – при комнатной температуре на предметах и поверхностях внешней среды вирусы сохраняются до 3 месяцев.
Вирус присутствует в крови и различных биологических жидкостях — слюне, моче, сперме, влагалищном секрете, менструальной крови и др. Примерно 16-40 % половых партнеров при незащищенном половом контакте заражаются вирусом. При контактно-бытовом пути заражения, инфицирование происходит при пользовании общими бритвами, лезвиями, маникюрными и банными принадлежностями, зубными щётками, полотенцами, расческами и т.д., использование которых сопряжено с повреждением кожи и слизистых.
В этом отношении опасны любые микротравмы (потёртости, порезы, трещинки, воспаления кожи, проколы, ожоги и т.п.) кожи и слизистых, предметами (или соприкосновение с ними), на которых имеется даже микроколичество выделений инфицированных людей (мочи, крови, пота, спермы, слюны и др.) и даже в высушенном виде, незаметном невооружённым глазом. Имеющиеся данные о реализации контактно-бытового пути передачи вируса, свидетельствуют о том, что если в семье есть источник вируса, то существует вероятность инфицирования членов семьи в течение 5-10 лет.
Клинические проявления парентеральных вирусных гепатитов могут быть яркими, но чаще они стертые. Период от момента заражения до первых клинических проявлений составляет от 6 недель до 6 месяцев. В течение этого времени вирус размножается. Далее наступает преджелтушный период (4-10 дней),ухудшение самочувствия, беспокоят чувство слабости, появляется тошнота, рвота. Постепенно увеличивается печень и селезенка, появляется зуд кожи, моча темнеет, кал обесцвечивается. И, наконец, наступает желтушный период, длительностью до 1,5 месяца.
Вначале желтеют глаза, слизистая оболочек твердого неба, позднее окрашивается кожа. Желтуха сопровождается головной болью, сонливостью, повышением температуры тела, тяжестью в правом боку, болями в правом подреберьи, суставными болями. Когда желтуха угасает, наступает период выздоровления. Но опасность этой патологии заключается в том, что острая инфекция у большинства больных переходит хронический гепатит или сразу развивается длительный хронический бессимптомный процесс. При стертой форме инфекции человек не замечает ее начала. Может быть небольшой дискомфорт, гриппоподобное состояние, на которое не каждый обращает внимания. Через несколько месяцев или лет, в течение которых вирус размножается в клетках печени, у больного появляются жалобы на слабость, периодические подъемы температуры, тяжесть в правом боку, особенно после физических нагрузок, приема жареной или жирной пищи.
Вирус сохраняется в организме человека десятки лет, и постепенно, незаметно для человека разрушает печень, может привести к циррозу или раку печени. К неблагоприятным факторам, осложняющим течения заболевания, относятся: злоупотребление алкоголем, употребление наркотиков и токсических веществ, заражение несколькими вирусами, дефекты иммунитета.
Вирусный гепатит В – это тяжелая инфекция с наибольшей экономической и социальной значимостью в мире. По Данным ВОЗ, около 2 млрд людей инфицированы  вирусом гепатита В, около 350 млн человек имеют хроническую инфекцию, 600 тыс. ежегодно умирает от острой или хронической формы гепатита В. Инфекционность вируса гепатита В в 50-100 раз выше инфекционности ВИЧ. 70-80% заболевших ОВГВ – молодые люди в возрасте 15-29 лет. Вирус отличается чрезвычайно высокой устойчивостью к различным физическим и химическим факторам: низким и высоким температурам (в том числе кипячению), многократному замораживанию и оттаиванию, длительному воздействию кислой среды. Во внешней среде при комнатной температуре вирус гепатита В может сохраняться до трех месяцев: даже в засохшем и незаметном пятне крови, на лезвии бритвы, конце иглы.
вирусом гепатита В, около 350 млн человек имеют хроническую инфекцию, 600 тыс. ежегодно умирает от острой или хронической формы гепатита В. Инфекционность вируса гепатита В в 50-100 раз выше инфекционности ВИЧ. 70-80% заболевших ОВГВ – молодые люди в возрасте 15-29 лет. Вирус отличается чрезвычайно высокой устойчивостью к различным физическим и химическим факторам: низким и высоким температурам (в том числе кипячению), многократному замораживанию и оттаиванию, длительному воздействию кислой среды. Во внешней среде при комнатной температуре вирус гепатита В может сохраняться до трех месяцев: даже в засохшем и незаметном пятне крови, на лезвии бритвы, конце иглы.
В сыворотке крови при температуре +30°С инфекционность вируса сохраняется в течение 6 месяцев, при температуре –20°С около 15 лет; в сухой плазме — 25 лет. Инактивируется при автоклавировании в течение 30 минут, стерилизации сухим жаром при температуре 160°С в течение 60 минут, прогревании при 60°С в течение 10 часов, кипячение в течение 30 минут, 3% хлорамин 60 минут.
Вирусный гепатит D– инфицирование, которым возможно, только если он встраивается во внешнюю оболочку вируса гепатита B. Восприимчивость к вирусу гепатита D имеют исключительно лица, инфицированные вирусом гепатита B.
Одновременное острое течение двух инфекций увеличивает риск развития тяжелой и фульминантной форм заболевания с быстро формирующимся циррозом печени, летальность достигает 5 - 20%.
Вирусный гепатит С- лица, инфицированные вирусом гепатита С, представляют эпидемическую опасность в течение всего периода инфицирования. ВГС клинически характеризуется преимущественно скрытым течением заболевания и неблагоприятным прогнозом (формированием хроническойформы, цирроза печени, гепатоцеллюлярной карциномы).Во внешней среде при комнатной температуре вирус гепатитаС может сохраняться до 4 суток.
В настоящее время установлено, что микст-инфекции гепатит В + гепатит С (ГВ+ГС) достаточно широко распространены среди населения и имеют тенденцию к росту. Они возникают в результате одновременного заражения здорового человека вирусами гепатитов или при заражении больного хроническим гепатитом другим гепатотропным вирусом, оба вируса усиливают тяжесть поражения печени и риск развития цирроза и первичного рака печени.
Профилактика, как, неспецифическая так и специфическая (вакцинация), направленная на прерывание путей передачи: коррекция поведения человека; использование разового инструментария; тщательное соблюдение правил гигиены в быту (строгая индивидуальность предметов обихода, использование для уборки перчаток, спецодежды); ограничение переливаний биологических жидкостей; применение эффективных дезинфектантов, обладающих вирулицидными свойствами (т.е. активными в отношении вирусов) и использование в соответствии с инструкциями по их применению; при бытовых ранениях (травмах) обработка ран 3% перекисью водорода, 5% спиртовой настойкой йода; наличие единственного здорового сексуального партнёра либо, в противном случае, защищенный секс с использованием презерватива (последнее не даёт 100 % гарантии незаражения, поскольку в любом случае имеется незащищённый контакт с другими биологическими выделениями партнёра — слюной, по́том и др.).
 Гепатит В предотвратим с помощью безопасной и эффективной вакцины. Вакцина от шепатита В защищает и от гепатита D, поскольку вирус гепатита D не способен размножаться без вируса гепатита В. Детям и взрослым, в семьях которых есть больной (носитель) вирусным гепатитом В, С, а также больным и носителям гепатита С (с целью профилактики микст-инфекции) проводится бесплатная вакцинация против гепатита В в поликлинике по месту жительства. Остальные группы населения могут привиться платно.
Гепатит В предотвратим с помощью безопасной и эффективной вакцины. Вакцина от шепатита В защищает и от гепатита D, поскольку вирус гепатита D не способен размножаться без вируса гепатита В. Детям и взрослым, в семьях которых есть больной (носитель) вирусным гепатитом В, С, а также больным и носителям гепатита С (с целью профилактики микст-инфекции) проводится бесплатная вакцинация против гепатита В в поликлинике по месту жительства. Остальные группы населения могут привиться платно.
Перед проведением вакцинации необходимо пройти лабораторное обследование на наличие в крови вируса гепатита В. Вакцина обладает противораковым действием, предотвращая развитие карциномы печени. Вакцина обеспечивает защиту у 85-90% (98-99%) индивидуумов, по крайней мере, в течение 15 лет и более у тех лиц, которые дали адекватный иммунный ответ к первому курсу. Эффективность вакцинации новорожденных детей, рожденных от инфицированных матерей, при условии, если первая доза была введена в первые 12 часов жизни, до 95 %.
Слабые иммунные ответы в основном связаны с возрастом прививаемых старше 55 лет, с избыточным весом, курением, отмечаются у лиц злоупотребляющих алкоголем. Вакцина вводится в три приема (введение вакцины в первый раз, через 1 месяц после первого введения, через 5 месяцев после второго введения вакцины). Побочные эффекты, связанные с введением вакцины, как правило, являются легкими и быстро проходящими: треть иммунизированных взрослых вообще не отмечают никаких побочных явлений. Среди местных реакций наиболее частыми являются легкая болезненность в области введения, продолжающаяся 1-2 дня (23% вакцинированных), уплотнение кожи в месте инъекции (8%). Наиболее частыми общими реакциями являются слабость (15%).
Лицам, контактирующим с больным или вирусоносителем гепатита С, а также лицам, контактирующим с больным или вирусоносителем гепатита В, не привитым против вирусного гепатита В, необходимо периодически (не реже 1 раза в год) проходить лабораторное обследование для своевременного выявления инфекции.
Всем людям, имеющим в крови вирус гепатита, независимо от того, есть ли у них какие – либо жалобы или нет, следует ежегодно проходить диспансерный осмотр у инфекциониста или терапевта с целью своевременного определения обострения заболевания, отягощающего его течения.
Противовирусное лечение пациентами переносится довольно тяжело, оно очень дорого и, к сожалению, не всегда эффективно. Именно поэтому основной защитой от этой коварной инфекции является ее профилактика.
Берегите Ваше здоровье и здоровье Ваших близких!
О.А.Мелентович, врач-эпидемиолог противоэпидемического отделения
эпидемиологического отдела ГУ ЦГиЭ Фрунзенского района г. Минска
Сахарный диабет и ОРВИ

Сахарный диабет и ОРВИ
Все люди с диабетом должны быть готовы к вирусной инфекции. Самое важное в данной ситуации – тщательный самоконтроль, регулярный прием лекарственных препаратов, инъекции инсулина и адекватное питание.
должны быть готовы к вирусной инфекции. Самое важное в данной ситуации – тщательный самоконтроль, регулярный прием лекарственных препаратов, инъекции инсулина и адекватное питание.
Как подготовиться?
- Составить список всех лекарственных препаратов и расходных материалов (глюкометры, тес-полоски, средства для непрерывного мониторирования гликемии), необходимых для управления сахарным диабетом.
- Помните о том, что инсулин необходимо вводить по расписанию даже в случае инфекции.
- При необходимости следует увеличить частоту самоконтроля гликемии каждые 2-4 часа.
- Посчитать свои запасы инсулина и убедиться в том, что Вы обеспечены лекарственным препаратом на месяц.
Шаги, которые нужно предпринять:
- Избегайте мест скопления людей и общественных мест.
- Постарайтесь больше времени проводить дома, посещайте общественные места только в случае острой необходимости.
- Часто мойте руки и не трогайте лицо, особенно рот и нос.
Если Вы заболели:
Обратите внимание на потенциальные симптомы СОVID-19: лихорадка, сухой кашель и затрудненное дыхание. Если Вы чувствуете, что заболели, незамедлительно вызовите врача.
Следует помнить:
Во время острых заболеваний (инфекции), сопровождающихся повышением температуры, как правило, выделяются контринсулярные гормоны (кортизол, глюкагон, адреналин, соматотропный гормон). Поэтому потребность в инсулине во время заболевания может резко возрасти. В первую очередь это касается острых респираторных заболеваний.
Правила поведения при острых респираторных вирусных инфекциях:
- Обязательно измерять уровень глюкозы перед и после еды.
- Определяйте количество углеводов точно (не на глаз)
- Если уровень глюкозы более 10 ммоль/л перед едой, поднимите дозу короткого. Если доза инсулина менее 3 ЕД, увеличивайте ее на 0,5 ЕД. Если доза инсулина перед едой более 3 ЕД, повысить ее можно на 2 ЕД
- Если глюкоза крови более 14 ммоль/л и уровень кетонов в моче повышен, необходимо ввести дополнительную дозу инсулина короткого/ультракороткого действия (расчет (0,1 ЕД инсулина на килограмм массы тела). Если эффекта нет, следует повторить введение инсулина через 2-3 часа.
Можно попробовать и другой способ: требуется введение дополнительной дозы инсулина короткого/ультракороткого действия: 10-20% вашей суточной дозы каждые 3-4 часа.
Курение и риски для здоровья. Профилактика онкологических заболеваний

Что нужно знать о педикулезе?

Педикулез и его профилактика

Педикулез или вшивость – специфическое паразитирование на человеке вшей, питающихся его кровью. Педикулез был всегда. Пораженность педикулезом имеет тенденцию к росту в результате социальных и природных потрясений, приводящих к нарушению нормальной жизни и резкому ухудшению санитарно-гигиенического уровня жизни населения.
За последние годы наблюдается тенденция к снижению пораженности педикулезом населения в целом, однако пораженность педикулезом учащихся учреждений образования является значительной. Пораженность педикулезом школьников связана с недостаточным развитием санитарно-гигиенических навыков у детей и более тесным общением друг с другом, а также выявляемостью педикулеза среди данного контингента, связанной с проведением осмотров детей с профилактической целью на педикулез (не менее 5 раз в год в соответствии с требованиями нормативных документов.
Основные симптомы педикулеза: зуд, сопровождающийся расчесами и у некоторых лиц аллергией; огрубение кожи от массовых укусов вшей и воздействия слюны насекомых на дерму; меланодермия – пигментация кожи за счет тканевых кровоизлияний и воспалительного процесса, вызываемого воздействием слюны насекомых; колтун – довольно редкое явление, образующееся при расчесах головы – волосы запутываются, склеиваются гнойно-серозными выделениями, которые корками засыхают на голове, а под ними находится мокнущая поверхность.
Группу риска составляют лица, работающие в сфере обслуживания (в парикмахерских, банях, прачечных, на транспорте, лечебно-профилактических учреждениях и т.п.). Головным педикулезом в преимущественном большинстве поражены дети школьного возраста, а вот платяным - люди, не имеющие постоянного места жительства, ведущие беспорядочный образ жизни.
 На человеке паразитирует три вида вшей – головная, платяная, лобковая. Платяные и головные вши являются переносчиками возбудителей сыпного тифа, волынской лихорадки и возвратного тифа. Наибольшую эпидемическую опасность представляют платяные вши. Человек заражается сыпным тифом при попадании выделений инфицированной вши в ранки в местах расчеса после укуса или при раздавливании насекомого. Лобковая вошь практически не имеет эпидемического значения, однако так же, как платяная и головная вши, причиняет человеку большое беспокойство, вызывая зуд и приводя к риску возникновения различных гнойничковых заболеваний кожи.
На человеке паразитирует три вида вшей – головная, платяная, лобковая. Платяные и головные вши являются переносчиками возбудителей сыпного тифа, волынской лихорадки и возвратного тифа. Наибольшую эпидемическую опасность представляют платяные вши. Человек заражается сыпным тифом при попадании выделений инфицированной вши в ранки в местах расчеса после укуса или при раздавливании насекомого. Лобковая вошь практически не имеет эпидемического значения, однако так же, как платяная и головная вши, причиняет человеку большое беспокойство, вызывая зуд и приводя к риску возникновения различных гнойничковых заболеваний кожи.
Головная вошь - мельче платяной, длина тела самки 2,1-3.5 миллиметров, самца - 2.0-3.0 миллиметров. Головная вошь живет и размножается в волосистой части головы, предпочтительно на висках, затылке и темени. Питается каждые 2-3 часа. Голод переносит плохо, при +30°С обычно через сутки гибнет. Развитие яиц происходит в течение 5-9 дней, личинок - 15-17 дней. Продолжительность жизни взрослых особей 27-30 дней. Самка откладывает ежедневно 3-7 яиц. Вне тела хозяина погибает через сутки.
Платяная вошь - крупнее головной, длина тела самки 2,3-4,75 мм, самца - 2,1-3,7 миллиметра, окраска более светлая. Платяная вошь живет в складках белья и платья, особенно в швах, где и откладывает яйца, приклеивая их к ворсинкам ткани; яйца могут приклеиваться также к волосам на теле человека, кроме головы. Питается 2-3 раза в сутки. Ежедневно откладывает около 10. Яйца развиваются в течение 7-14 дней, личинки 14-18 дней. Средняя продолжительность жизни взрослых особей 34 дня, максимально - 46 дней.
Лобковая вошь - длина тела 1,36-1,6 миллиметров; по форме тела напоминает щит, удерживается на коротких волосках лобка, бровей, ресниц. При значительной численности насекомые могут распространяться на всей нижней части туловища, особенно на животе, где в результате их кровососания надолго остаются характерные синюшные следы.
Как происходит заражение?
Прежде всего при тесном контакте с завшивленными лицами, при общении в детских садах, школах, лагерях, в переполненном транспорте, при пользовании общей одеждой, постелью, спальными принадлежностями, головными уборами, расческами и другими предметами личного пользования. Заражение взрослых людей лобковыми вшами происходит при интимном контакте, а у детей – от взрослых, ухаживающих за ними, а также через белье.
Как предупредить педикулез?
Несложно. Нужно только выполнить обычные требования личной гигиены:
- мытье головы и тела горячей водой с мылом – не реже 1 раза в 7 дней
- смена постельного и нательного белья – не реже 1 раза в 7 дней и по мере загрязнения
- стирка белья с кипячением и последующим проглаживанием горячим утюгом
- регулярная стрижка, расчесывание волос головы
- еженедельные осмотры на педикулез всех членов семьи
- систематическую чистку верхнего платья, одежды
- полный запрет на использование чужого белья, одежды, головных уборов, расчески и других предметов личной гигиены;
- регулярную уборку помещений, содержание в чистоте предметов обстановки
- перед ношением предварительная стирка, либо проглаживание горячим утюгом новой одежды, головных уборов
Что делать, если обнаружены вши или гниды?
При обнаружении вшей в любой стадии (яйцо, личинка, взрослое насекомое) мероприятия по уничтожению проводить одновременно, уничтожая вшей непосредственно как на теле человека, так и его белье, одежде и прочих вещах. Обработку людей и их вещей при платяном или смешанном педикулезе проводят только силами Городского центра дезинфекции и стерилизации, ул. П.Бровки, 11. При головном педикулезе медицинский работник учреждения здравоохранения по месту жительства дает рекомендации по взаимному осмотру членов семьи, применению противопедикулезных препаратов (действующих на вши и гниды, рекомендованных Министерством здравоохранения Республики Беларусь) в домашних условиях, либо о проведении санитарной обработки в Центральном санитарном пропускнике городского Центра дезинфекции и стерилизации, ул.П.Бровки, 11.
Мероприятия по борьбе со вшами включают три способа уничтожения насекомых:
Механический метод - при незначительном поражении людей головными вшами (от 1 до 10 экземпляров, включая яйца) вычесывание насекомых и яиц частым гребнем, стрижка и сбривание волос с последующим сжиганием (при незначительном поражении головными вшами).
Физический метод – замачивание, кипячение белья в 2% растворе кальцинированной соды в течение 15 минут, проглаживание горячим утюгом с обеих сторон швов, складок, поясов белья и одежды, не подлежащих кипячению (при незначительном поражении головными вшами).
Химический метод - санации педикулеза базируется в настоящее время на применении педикулицидов – инсектицидов, действующих на вши и гниды, рекомендованных Министерством здравоохранения Республики Беларусь, приобретаемых в аптеках и используемых в соответствии с инструкцией к данному препарату. Подобная обработка повторяется через 7 дней. После обработки и мытья волос головы их прополаскивают теплым 5-10% водным раствором уксусной кислоты. Так как мертвые гниды остаются на волосах, их нужно вычесывать с помощью гребня, выбрать руками. Для предупреждения распространения педикулеза (головные вши способны переходить на одежду и окружающую человека обстановку), после окончания санации необходимо провести дезинсекцию помещений и предметов обстановки: оросить водным раствором педикулицида, выдержать экспозицию (согласно инструкции по применению). Тщательно проветрить помещение. Удалить остатки педикулицида с обработанных предметов и поверхностей, проводя влажную уборку обычным способом.
Куда можно обратиться за помощью при обнаружении педикулеза?
За помощью можно обратиться к медицинскому работнику по месту жительства, учебы, работы или непосредственно в санитарный пропускник Минского городского центра дезинфекции и стерилизации по адресу: улица Петруся Бровки,11 первый этаж, 13 подъезд, телефоны: 2907567, 2920492, ежедневно кроме воскресенья, понедельник, четверг, пятница - с 8.00 до 18.00, вторник, среда - с 14.00 до 18.00, в субботу с 10.00 до 13.00. В центре есть кабинет анонимного осмотра и санации педикулеза.
Помните!
Профилактика педикулеза и борьба с ним - надежные средства предупреждения сыпного тифа. С целью профилактики педикулеза необходимо регулярно осматривать на педикулез всех членов семьи в домашних условиях. В случае обнаружения педикулеза у одного из членов семьи, необходимо удостовериться, что не заражены и остальные. С целью профилактики обработку рекомендуется пройти всем членам семьи одновременно и в течение месяца проводить осмотры волосистой части головы на наличие педикулеза.
Внимание: сезон активности иксодовых клещей!

Внимание: сезон активности иксодовых клещей!
Специалистами центра гигиены и эпидемиологии Фрунзенского района г.Минска проводится мониторинг видового состава и распространенности иксодовых клещей с целью принятия оперативных мер по регулированию численности переносчиков и обеспечению стабилизации энтомологической ситуации.
состава и распространенности иксодовых клещей с целью принятия оперативных мер по регулированию численности переносчиков и обеспечению стабилизации энтомологической ситуации.
На основании полученных данных сезон активности иксодовых клещей в этом году начался раньше обычного ‒ первые кровососы были обнаружены при обследовании лесного массива на территории района 5 марта. Ничего удивительного в этом нет – в наших краях клещи начинают проявлять активность, как только сходит снег, а столбик термометра показывает примерно +5°С. При более мягкой зиме, клещей можно повстречать и в январе, хотя, конечно, не в тех количествах как весной. Пик численности кровососов приходится где-то на конец апреля ‒ начало июня.
Чем опасен укус клеща?
Иксодовые клещи могут быть переносчиками болезни Лайма (клещевого боррелиоза), клещевого энцефалита, туляремии и других инфекций. На территории нашей страны чаще регистрируется бактериальная инфекция – болезнь Лайма.
О том, что к укусам клещей нельзя относиться безответственно и не стоит пренебрегать мерами профилактики, говорят цифры. По статистике в 2023 году в подавляющем большинстве (более 99%) заболевание клещевым боррелиозом развилось у лиц, не обратившихся за медицинской помощью и проигнорировавших профилактический прием лекарственного препарата после присасывания клеща. Таким образом, это подтверждает эффективность своевременного профилактического лечения в отношении клещевых инфекций с бактериальной этиологией, которая по данным научных источников составляет 87-95%.
Кроме того, в 59% случаев укус клещом заболевшими не был замечен, так как не проводился рекомендуемый осмотр тела после пребывания на природе.
Большинство заболевших (95,5%) составили взрослые, наиболее часто посещающие дачные участки и лесные массивы.
Как защитить себя от нападения клещей?
- Одевайтесь так, чтобы максимально прикрыть открытые участки тела и уменьшить возможность заползания клещей под одежду. Если вы правильно оделись, клещ останется где-то на одежде, и вы его обнаружите ещё до укуса.
- Предпочтительна одежда светлых тонов – на ней клеща легче заметить.
- Повысить эффективность защитной одежды можно с помощью отпугивающих насекомых и клещей средств – репеллентов. Главное, придерживаться инструкции – некоторые средства нельзя наносить на кожу, есть те, которые не подходят для детей, беременных и кормящих женщин.
- Остерегайтесь высокой травы и кустарника, держитесь середины тропы.
- Чаще осматривайте себя и попутчиков, чтобы своевременно обнаружить и снять с себя опасного кровососа.
- Важно придавать значение не только лесной, но и полевой одежде.
- В лесу для отдыха выбирайте сухие открытые поляны, хорошо прогреваемые солнцем, с песчаной почвой или участки со скудной травянистой растительностью.
- По возвращении домой обязательно ещё раз внимательно осмотрите себя! Укус клеща не вызывает боли и «противника» довольно трудно заметить на своем теле в первые несколько суток от присасывания, если не искать специально.
- Обследуйте снятую одежду, домашних животных и вещи, принесенные из леса.
- Для того, чтобы обезопасить свой дачный участок от клещей, необходимо регулярно по мере отрастания скашивать траву, собирать опавшую листву, расчищать прилегающую территорию от сухостоя и валежника, следить, чтобы на участке не поселялись грызуны, тщательно убирать пищевые отходы, не допускать захламления на территории.
Как действовать в случае присасывания клеща?
Клеща следует удалить как можно скорее. Удаление клеща проводят в учреждении здравоохранения или самостоятельно при невозможности оперативного обращения в медицинское учреждение. После самостоятельного удаления клеща поторопитесь обратиться к врачу-инфекционисту (терапевту) по месту жительства для прохождения профилактического лечения и медицинского наблюдения. Клещевой боррелиоз можно предупредить, если в течение первых трех суток после укуса начать профилактическое лечение, назначенное врачом. Чем раньше оно начато, тем выше эффективность.
Нужно ли исследовать клеща на наличие возбудителей клещевых инфекций?
Лабораторное исследование удаленного клеща не является обязательным и показано только в случаях наличия у пострадавшего противопоказаний для назначения профилактического лечения. В остальных случаях по желанию пациента исследование клеща может быть проведено на платной основе. Для этого необходимо самостоятельно обратиться в лабораторию, проводящую исследование.
В санитарной службе г. Минска функционирует пункт приема иксодовых клещей для лабораторного исследования на выявление возбудителя болезни Лайма по адресу: ул. Плеханова, 18, 2 этаж (в здании государственного учреждения «Центр гигиены и эпидемиологии Заводского района»). Клещей принимают с 8.30 до 18.00 (обеденный перерыв с 12.30 до 13.00) в понедельник – пятницу.
Исследование клещей на выявление 4-х возбудителей (клещевого энцефалита, Лайм-боррелиоза, анаплазмоза, эрлихиоза) проводится на платной основе в ГУ «Республиканский научно-практический центр эпидемиологии и микробиологии» по адресу: г. Минск, ул. Филимонова, 23.
При положительном результате исследованного клеща за лицами, имеющими медицинские противопоказания к приему лекарственных средств и пациентами, обратившимися за медицинской помощью позднее 72 часов, устанавливается медицинское наблюдение в амбулаторно-поликлинической организации здравоохранения по месту жительства (месту пребывания) в течение 6 месяцев. Обращайте внимание на свое самочувствие, при появлении симптомов заболевания (повышение температуры тела, общего недомогания, головной боли, боли в суставах, увеличения лимфатический узлов и т.д.) необходимо незамедлительно обратиться за медицинской помощью. Чем раньше выявляется заболевание, тем легче его вылечить и избежать осложнений.
Государственное учреждение «Центр гигиены
и эпидемиологии Фрунзенского района г. Минска»,
энтомолог Мамчуровская Алла Николаевна. тел. 324-88-80; 8029-755-30-46
Чесотка

Если чесотка…
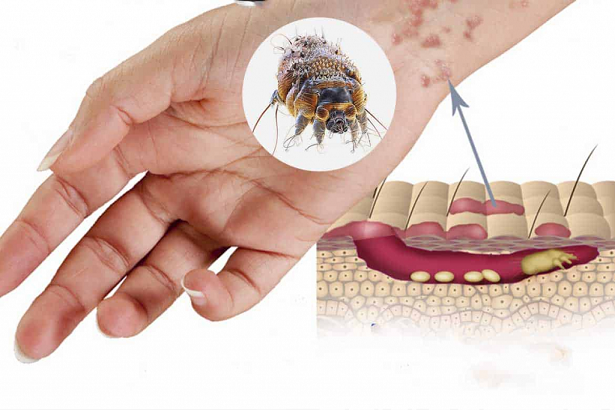
- Чесотка – заразное паразитарное заболевание кожи, вызываемое чесоточными клещами (зуднями). Размер клеща 0,2-0,5 мм.
Чесоточные клещи – паразиты, приспособленные к жизни в толще кожи, ротовые органы грызущего типа, питаются роговым слоем кожи. Самки прокладывают ходы и откладывают яйца, из которых вылупляются личинки (цикл развития от 10 до 14 дней). Днем клещи находятся в состоянии покоя, активны вечером и ночью (больного беспокоит ночной зуд).
Инкубационный период – до 2-х недель.
Для проявлений чесотки характерна очаговость (семья – 80-85%, организованные коллективы – 15-12%).
Пути заражения:
- прямой (совместное пребывание в постели – 50% всех случаев, интимный контакт – до 20%, уход за детьми, массаж);
- непрямой (через предметы обихода, в основном личного пользования).
Частота заражения чесоточным клещом возрастает в осенне-зимний период.
Клиника в начальной стадии – зуд, усиливающийся к вечеру и ночью, появление парных узелково-пузырных высыпаний на сгибательных поверхностях предплечий, кистях, подколенных впадин, ягодицах или бедрах.
При первых признаках чесотки следует обратиться к врачу-дерматологу. Лечение обязательно, осложненная чесотка (дерматит, пиодермия, экзема) лечится более длительно. Выбор противочесоточного средства осуществляется только врачом.
Объём противоэпидемических мероприятий определяется в зависимости от ситуации. При обнаружении чесотки заполняется форма экстренного извещения, и передается в ЦГЭ по месту жительства больного. Лица из одного очага, а также контактировавшие с заболевшим, лечатся одновременно с целью профилактики повторного заражения (проходят обработку кожных покровов противоклещевыми препаратами).
Лечащим врачом назначается текущая дезинфекция, которая проводится одновременно с началом лечения и до полного выздоровления. Лицу, находящемуся на амбулаторном лечении по поводу чесотки, выделяются личные предметы пользования (постельное белье, подушка, одеяло, полотенце, мочалка и другие предметы ухода), а также отдельная кровать. После нанесения противочесоточного средства на поверхность кожи:
- собирают использованное постельное и нательное белье и подвергают стирке с кипячением;
- постельные принадлежности (матрас, подушка и одеяло) и мягкую мебель (особенно подлокотники) тщательно проглаживают утюгом с паром;
- верхнюю одежду, ковры, носильные вещи, обувь, игрушки, покрывала, временно исключают из пользования на 5-7 дней (например, верхняя одежда, ковры, покрывала и обувь выносятся на балкон, а детские игрушки, обувь и одежда завязываются в полиэтиленовые пакеты), одежда в последующем стирается;
- поверхности дверей, мебели, предметов обстановки и пола протирают 1% раствором соды (10 г соды на 1 литр воды).
Внимательное отношение к себе и своим близким позволит быстро справиться с клещом и предотвратит новые заражения.
Примечание: вопреки распространённому заблуждению - чесотка не связана с низким уровнем гигиены. Чесоточный клещ не восприимчив к воде или мылу. При ежедневном приёме душа/ванны количество клещей и вероятность заражения не снижаются.
Городской центр дезинфекции и стерилизации
220013, ул.П.Бровки 11, тел/факс 3790294, тел.3194105
2024
Сердечный приступ. Что важно знать?
Сердечный приступ
 ГУ «Республиканский научно-практический центр «Кардиология» рекомендует проявлять бдительность при возникновении болей в области сердца и следовать некоторым важным рекомендациям.
ГУ «Республиканский научно-практический центр «Кардиология» рекомендует проявлять бдительность при возникновении болей в области сердца и следовать некоторым важным рекомендациям.
Ежегодно около 30000 белорусов переносят сердечный приступ. Часть из них, которые не обращаются к врачу, умирают. Благодаря современному развитию медицины, большинство сердечных приступов может быть вылечено при немедленном обращении за медицинской помощью.
Симптомы
Большинство людей испытывают сильные давящие боли в левой половине грудной клетке или за грудиной. Боль может распространиться в область рук, шеи, спины и челюсти, продолжительностью: от 30 минут до нескольких часов. Важно отметить, что отдых или изменение положение тела не приносят облегчение. Некоторые при сердечном приступе чувствуют изжогу, боли в животе, может быть рвота, все это может сопровождаться потоотделением, головокружением или одышкой. У лиц с сахарным диабетом и лиц старше 75 лет загрудинных болей может не быть.
Причины
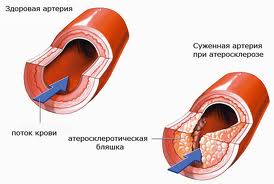
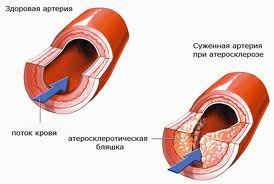 Самой частой причиной заболеваний сердца является атеросклероз - заболевание при котором на стенках сосудов возникают бляшки, препятствующие току крови. Со временем, в результате роста бляшек, артерии сердца могут существенно сузиться либо закупориться. При сердечном приступе происходит значительное нарушение либо полное прекращение кровообращения сердечной мышцы.
Самой частой причиной заболеваний сердца является атеросклероз - заболевание при котором на стенках сосудов возникают бляшки, препятствующие току крови. Со временем, в результате роста бляшек, артерии сердца могут существенно сузиться либо закупориться. При сердечном приступе происходит значительное нарушение либо полное прекращение кровообращения сердечной мышцы.
Частично сниженный кровоток в мышце сердца вызывает кратковременные боли в области сердца или за грудиной. Такие боли бывают при стенокардии – особой форме ишемической болезни сердца, которые в отличии от сердечного приступа проходят до 20 минут в покое или после приема специальных препаратов (нитроглицерин).
Стенокардитические боли в сравнении с сердечным приступом.
Признаки сердечного приступа схожи с признаками стенокардии, но имеют три различия:
Более сильная боль при сердечном приступе
Боль длительностью более 20-30 минут
Нитроглицерин или покой не облегчают боль.
Если вы чувствуете боль в груди при физической нагрузке, и боль проходит в покое или после принятия таблетки нитроглицерина, у вас с большой вероятностью имеется стенокардия. Нужно как можно скорее проконсультироваться с врачом.
Если вы принимаете препараты от стенокардии и ни отдых, ни прием лекарств не облегчают боль, болевой приступ более 30 минут, скорее всего, у вас сердечный приступ, и вы должны немедленно связаться со скорой помощью.
Лечение
При стенокардии сердце не получает достаточно кислорода из-за сниженного кровотока в сердечных артериях.
При сердечном приступе кровоток отсутствует или резко снижен, клетки мышцы сердца не могут нормально работать и начинают погибать. Уже через 3-4 часа поражение сердца уже очень обширно.
Если медикаментозное лечение получено в пределах первого часа после сердечного приступа, то шанс выжить и ограничить степень повреждения сердца максимальный.
При обращении в учреждение здравоохранения ваш врач снимет кардиограмму и подтвердит, имеется ли у вас сердечный приступ. Анализы крови также может показать имеется ли поражение сердца. Лечение обычно начинается до получения результатов крови из лаборатории.
Если сердечный приступ подтверждается, ваш доктор может:
Назначить вам лекарства для растворения кровяных сгустков и открытия артерий. Они называются тромболитическими препаратами. Большая часть этих препаратов эффективны в течение ПЕРВОГО часа после начала сердечного приступа. Поэтому это ЧРЕЗВЫЧАЙНО важно обратиться за помощью или доставить пациента в больницу в течение часа после того, как начались боли или другие симптомы.
Дать вам препарат для облегчения боли.
Стабилизировать сердечный ритм.
Стабилизировать дыхание.
Чтобы оценить степень поражения артерий сердца, в специализированных клиниках может проводиться ангиография сосудов сердца (катетеризация артерий сердца с последующим введением рентгенконтрастного вещества). В зависимости от того, что покажет данная процедура, кардиолог сможет открыть затромбированные или суженные артерии с помощью особых баллонов и металлических сеток - стентов при катетеризации сердца.
При ведении здорового образа жизни можно избежать сердечного приступа в будущем.
При возникновении у вас сердечного приступа могут возникнуть сложности при принятии мгновенных решений относительно того, что необходимо делать. Лучше, если у вас будет заранее подготовленный план.
Ваш план по оказанию экстренной помощи:
Если у вас наблюдаются признаки сердечного приступа, вам нужно знать:
КОМУ вы расскажете об этом.
КОГДА вы будете обращаться за помощью медиков, и КАК вы туда будете добираться.
КАКУЮ информацию вам будет нужно сообщить доктору.
№1 - скажите кому-то о своих ощущениях и своих подозрениях о потенциальном сердечном приступе. Если вы одни при появлении признаков сердечного приступа, сейчас же решите, кому позвонить и держите его/ее номер в руках. Это может быть друг или доктор.
№2 – решите, когда вы будете обращаться к врачу за помощью. Если вы уже были у доктора в связи со стенокардией, ваш доктор скажет, когда вам позвонить за помощью. Не ждите более 5 минут и позвоните в скорую помощь. Это особенно верно, если симптомы ярко выражены и отличаются от любой боли, которую вы испытывали при стенокардии в прошлом.
Сядьте спокойно, в удобное положение и расстегните одежду. Откройте окно, если комната не вентилируется.
№3 – решите, как вы будете обращаться за помощью:
Собираетесь ли вы сами звонить в скорую или вас кто-нибудь отвезет в больницу?
Всегда лучше позвонить в скорую. В очень редких случаях, некоторые люди, живущие неподалеку от больницы, могут сами добраться до нее намного быстрее.
Бригада скорой помощи, которая приедет к вам, располагает специальными приборами, которые в буквальном смысле могут спасти вам жизнь, если у вас вдруг остановиться сердце.
Если вам уже прописаны какие-нибудь препараты, придерживайтесь инструкций врача. Если после приема нитроглицерина в течении 5 минут боль не прошла, необходимо вызвать скорую помощь. НЕ ждите более 5 минут, если боль очень сильная и отличается от боли при стенокардии. Немедленно звоните в скорую помощь.
№4 – Приготовьтесь рассказать врачу:
Какую боль вы испытываете
Когда она началась
Изменилась ли она с момента ее начала
Какие препараты вы принимали для облегчения боли.
Также врачей интересует:
Переносили ли вы ранее сердечный приступ
Переносили ли вы ранее стенокардию
Какие препараты вы регулярно принимаете.
При прибытии в отделение неотложной помощи /больницу, скажите «Кажется, у меня сердечный приступ». Если вы не скажете это, а у докторов будут еще каких-либо экстренные вызовы, то вы можете не получить незамедлительную помощь, и вам не окажут должного внимания. Некоторые боятся или смущаются говорить подобную фразу. Другие отрицают у себя наличие сердечного приступа, убедив себя, что у них несварение желудка или какое-либо заболевание мышцы. Примерно 1/3 пациентов, которые вовремя не вызвали скорую помощь, умирают.
Остановка сердца
Остановка сердца может быть вызвана сердечным приступом. Остановка сердца происходит, когда сердце прекращает поставлять кровь к органам тела.
Через 10 секунд после остановки сердца, человек теряет сознание. Если вы встряхнете человека или что-нибудь ему крикните, реакции не будет.
Как только сердце останавливается, дыхание может также полностью прекратиться. Если это случилось, считается, что у человека остановка сердца и легких. Без непрямого массажа сердца человек погибнет!
Не все сердечные приступы приводят к остановке сердца. Однако, если это произошло, человек или люди, который (-ые) находи(-я)тся с вами, должны позвонить в скорую, а затем немедленно начать проводить непрямой массаж сердца.
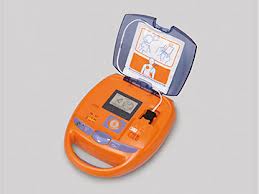 В последние несколько лет, появилось множество специальных приборов, которые могут помочь возобновить нормальную работу сердца при внезапной смерти. Эти приборы известны как автоматические внешние дефибрилляторы или. Эти жизнесберегающие приборы можно обнаружить во многих учреждениях и самолетах.
В последние несколько лет, появилось множество специальных приборов, которые могут помочь возобновить нормальную работу сердца при внезапной смерти. Эти приборы известны как автоматические внешние дефибрилляторы или. Эти жизнесберегающие приборы можно обнаружить во многих учреждениях и самолетах.
Если автоматический внешний дефибриллятор имеется, его необходимо использовать до проведения непрямого массажа сердца или до звонка в скорую помощь.
Данные приборы легки в обращении. Важно, чтобы вы, ваша семья, друзья научились ими пользоваться. Попросите, чтобы в ближайшей к вам больнице провели с вами обучающий инструктаж о том, как пользоваться дефибриллятором.
Профилактика
Препараты, процедуры и операции не лечат ИБС. Если вы не придерживаетесь здорового образа жизни, атеросклеротическое сужение сосудов со временем станет более выраженным и может привести к развитию сердечного приступа.
Девять рекомендаций по ведению здорового образа жизни, при котором улучшается состояние вашего сердца:
- Не курите
- Будьте активны, но под наблюдением врача
- Придерживайтесь здорового сбалансированного рациона, богатого клетчаткой и с пониженным содержанием жира
- Проверяйте уровень холестерина в крови. Если он высокий, контролируйте его уровень
- Регулярно измеряйте АД. Если оно высокое, контролируйте его уровень
- Если нужно, сбросьте лишний вес
- Проверяйте уровень сахара в крови. Если он высокий, контролируйте его уровень
- Ночью спите столько, сколько вам достаточно.
- Избегайте стрессов.
Если у вас стенокардия или имеются сопутствующие заболевания, проконсультируйтесь с врачом до начала физических нагрузок или снижению веса.
Более того, разумная комбинация препаратов также может снизить риск сердечного приступа:
Вазодилаторы, понижающие АД, расслабляющие и расширяющие кровеносные сосуды
Аспирин, снижающий вероятность образования тромбов
Статины, понижающие «вредный» холестерин, который может встраиваться в артерии
Бета-блокаторы, расслабляющие сердечную мышцу и позволяющие сердцу прокачивать кровь намного легче.
Резюме
Сердечный приступ встречается чаще у лиц с ИБС. Если не лечить больное сердце, сердечный приступ может привести к смертельному исходу. В целях профилактики необходимо полностью изменить свой образ жизни и развиваться у себя здоровые привычки.
Если у вас ИБС, ваши шансы выжить после сердечного приступа заметно возрастают при условии, что у вас имеется план действий. Он включает в себя определение того, к кому обращаться, когда звонить в скорую помощь, как добираться в больницу и что говорить врачам скорой помощи. В настоящее время медицинские технологии позволят вам полностью восстановиться после перенесенного недуга. Однако, выздоровление зависит от от того, как скоро вы обратитесь к врачам!
Будьте здоровы!
ГРИПП и ОРЗ. Как выстоять и не заболеть?


Уменьшить риск заражения, защитить свое здоровье и здоровье близких людей возможно, если строго придерживаться нескольких несложных правил в эпидемический сезон.
- Каждой осенью прививайтесь вакциной от гриппа. Рекомендуется прививаться людям любого возраста, особенно тем, кто имеет хронические заболевания, беременным женщинам, людям с ослабленной иммунной системой и старше 50 лет, а также медицинским работникам.
- Мойте руки как можно чаще, если хотите предупредить простудные заболевания. Желательно делать это в два приема, так как однократная мойка рук не приносит эффекта, даже при использовании антибактериального мыла. Особенно тщательно мойте руки после посещения общественного туалета и имейте с собой средство для дезинфекции рук. Большинство вирусов простуды достаточно устойчивы во внешней среде, они могут жить несколько часов на различных предметах. Рекомендуется закрывать кран в общественном туалете и открывать дверь с помощью бумажной салфетки. Это - не навязчивая идея, а обоснованная, действующая рекомендация от "Центра контроля заболеваниями", которая поможет защититься от таких инфекционных заболеваний, как грипп и респираторно-вирусные инфекции.
- Смазывайте нос противопростудными бальзамами. Слизистая носа станет почти невосприимчивой к вирусам.
- Старайтесь не тереть немытыми руками глаза, или делайте это костяшками пальцев. На подушечках пальцев превосходно себя чувствуют вирусы и микробы. А глаз – это лёгкая мишень для их проникновения.
- Всегда носите с собой салфетки. Чихание и кашель опасны для окружающих. Если же салфетки не оказалось, чихайте или кашляйте «в локоть». Этот простой способ помогает снизить распространение инфекции. Относитесь уважительно не только к своему здоровью, но и к здоровью тех, кто рядом.
- Интересно, что люди, которые съедают по одной баночке йогурта каждый день, на 25% меньше подвержены простуде, чем те, кто его не употребляет. Живой йогурт выстраивает защиту от вирусных простудных заболеваний изнутри. Он регулирует работу иммунной системы.

- Кушайте чеснок! После исследований на добровольцах, было установлено, что употребление чеснока или чесночных добавок, действительно, снижают риск простудных заболеваний, а если болезнь и возникает, то протекает легче и быстрее проходит.
- Поддерживайте влажность в квартире на уровне 50%. Сухой воздух иссушает нежную слизистую оболочку носа, полости рта и миндалевидных желез, она становится уязвимой для вторжения вирусов и микробов. Если у вас есть гигрометр, то он поможет измерять влажность и поддерживать ее на оптимальном уровне.
- Не забывайте о сауне. Доказано, что любители сауны не так сильно подвержены гриппу и простуде, как те, кто воздерживается от этого удовольствия. Ароматические масла лаванды, полыни и пихты очень эффективны в предупреждении вирусных заболеваний. Сложные эфирные соединения, содержащиеся в маслах, убивают микробов. Аромолампа, используемая дома, для дезинфекции воздуха в квартире, и несколько капель масел на салфетке, вдыхаемые периодически во время эпидемии, являются хорошим средством, предупреждающим заболевание.
- После посещения людных мест в эпидемический период необходимо тщательно вымыть руки, промыть нос, прополоскать рот настойкой календулы или прополиса. Полезно также разжевать гвоздику, корочку лимона или апельсина.
- При первых симптомах недомогания можно съесть даже целый лимон, выпить тёплое молоко с медом или крепкий куриный бульон с чесночными тостами.
- Если нос мокрый, то старайтесь просто вытирать нос, а не сморкаться, поскольку сила, с которой человек сморкается, забрасывает часть жидкости назад, в носовые пазухи. При сморкании нужно попеременно менять ноздри, чтобы не спровоцировать развитие воспаления пазух носа.
- Сохраняйте разумный оптимизм. Склонность к пессимизму и самобичеванию делает человека более восприимчивым к простудным заболеваниям и гриппу. Это было доказано в результате научных исследований.
- Будьте здоровы!