На здоровье населения влияют различные факторы, как личностные, так и действующие на уровне каждой семьи и всего населения в целом. примерами таких факторов являются уровень осведомленности, характер питания, образ жизни, соблюдение санитарных норм и доступность медицинских услуг. Немаловажную роль при этом играют социально-экономические условия, влияющие на степень уязвимости к воздействию факторов риска.
Имеют значение также такие параметры, как размер дохода, образовательный уровень и условия труда. Хотя все эти факторы находятся в определенной зависимости друг от друга, они не являются взаимозаменяемыми: каждый из них отражает самостоятельные аспекты социально-экономического статуса населения. Реальным результатом усилий кардиологов республики стало снижение в 2012-2013 г. по сравнению с 2011г. количества инфарктов и инсультов в группе диспансерного наблюдения пациентов с артериальной гипертензией (АГ) снизилось на 3,8% 5,1% соответственно.
В 2013г. в республике впервые выявлено 135765 пациентов (2012г. - 144230) у них чистая АГ была в 37,8%, АГ с ишемической болезнью сердца (ИБС) -34,3%, цереброваскулярные болезни (ЦВБ) с АГ 25,5%. На 01.01.2014г. на диспансерном учете в республике состояло 1 230 850 пациентов с АГ.
По данным Всемирной организации здоровья (ВОЗ), здоровье человека на 50-55% зависит от образа жизни и социальных условий, на 20-22% - от генетических факторов, на 19-20% - от среды обитания, и лишь на 7-10% - от уровня системы здравоохранения и качества оказания медицинской помощи. Большинство случаев возникновения болезней системы кровообращения (далее БСК) связано с образом жизни и психофизиологическими факторами.
- Классификация факторов риска не инфекционных заболеваний (НИЗ):
Биологические (немодифицируемые) факторы:
- Пожилой возраст, мужской пол, генетические факторы, способствующие возникновению дислипидемии, гипертензии, толерантности к глюкозе, сахарному
 диабету и ожирению
диабету и ожирению - Анатомические, физиологические и метаболические (биохимические) особенности:
- Артериальная гипертензия, дислипидемия, ожирение и характер распределения жира в организме, сахарный диабет
Поведенческие факторы:
- Пищевые привычки, курение, двигательная активность, употребление алкоголя, подверженность стрессам.
Наличие даже одного из факторов риска увеличивает смертность мужчин в возрасте 50-69 лет в 3,5 раза, а сочетанное действие нескольких факторов - в 5-7 раз.
Профилактику НИЗ можно условно разделить на две группы:
- Первичная профилактика включает рациональный режим труда и отдыха, увеличение физической активности, ограничение поваренной соли, отказ от алкоголя и курения, снижение калорийности пищи и массы тела. По сути именно первичная профилактика позволяет сохранить рациональные условия жизнедеятельности человека.
- Вторичная (медикаментгозная) профилактика проводится дифференцированно с группами пациентов с хроническими неинфекционными заболеваниями с целью предупреждения рецидивов заболеваний, развития осложнений у лиц с реализованными факторами риска, снижения заболеваемости и смертности от этих болезней, улучшения качества жизни пациентов.
По данным ВОЗ, наибольший вклад в риск внезапной смерти вносят три основных фактора риска: артериальная гипертензия, гиперхолестеринемия (дислипидемия) и курение.
 Артериальную гипертензию (АГ) часто называют «таинственным и молчаливым убийцей». Таинственным - потому, что в большинстве случаев причины развития заболевания остаются неизвестными, молчаливым - потому, что у многих больных заболевание протекает бессимптомно и они не знают о наличии у них повышенного артериального давления (АД), пока не разовьется какое-либо осложнение. По определению ВОЗ, артериальная гипертензия - величайшая в истории человечества неифекционная пандемия, определяющая структуру сердечно-сосудистой заболеваемости и смертности.
Артериальную гипертензию (АГ) часто называют «таинственным и молчаливым убийцей». Таинственным - потому, что в большинстве случаев причины развития заболевания остаются неизвестными, молчаливым - потому, что у многих больных заболевание протекает бессимптомно и они не знают о наличии у них повышенного артериального давления (АД), пока не разовьется какое-либо осложнение. По определению ВОЗ, артериальная гипертензия - величайшая в истории человечества неифекционная пандемия, определяющая структуру сердечно-сосудистой заболеваемости и смертности.
Причины, приводящие к повышенной заболеваемости АГ и к ассоциированными с ней заболеваниями - атеросклерозу, ишемической болезни сердца, сахарному диабету II типа, инсультам, дисциркуляторным энцефалопатиям многообразны, их следует конкретно оценивать применительно к различным регионам, профессиям, чтобы целенаправленно устранить такие нежелательные условия жизни и привычки, как:
- хронический дефицит физической активности, гипокенезия профессиональная и в быту:
- избыточное потребление поваренной соли;
- грубый дисбаланс питания с детства;
- злоупотребление алкоголем;
- табакокурение;
- гормональная контрацепция женщин;
- ятрогенные вмешательства;
- профессиональные факторы физической и химической природы;
- психоэмоциональные стрессы;
- синдом апноэ во сне (остановка дыхания во сне).
Как показали результаты регионарных эпидемиологических исследования распространенность артериальной гипертензии в республике составляет от 40 до 43% у мужчин и 38- 39% у женщин, которая, как и избыточная масса тела, увеличивается с возрастом. Осведомленность пациентов о наличии у них АГ тоже желает лучшего, только 42% мужчин и 65% женщин знает о наличии у них АГ, получают лечение 55,7% мужчин страдающих АГ и 68,4% женщин, достижение уровней целевого давления отмечено у 42,6% мужчин и 47,5% женщин.
С возрастом частота артериальной гипертензии увеличивается в 3 раза, увеличивается распространенность ИБС, аритмий сердца в 5 раз.
Для того, чтобы правильно определить риск развития артериальной гипертензии и, как следствие ИБС, необходимо знать и контролировать уровень своего АД, а в случае необходимости пройти обследование, которое поможет уточнить нарушения углеводного и жирового обмена и степень поражения органов-мишеней (сосуды, сердце, почки, головной мозг).
В республике выявляемость АГ в 2013г. составила 23,7% ( в 2012 г. - 20,3%). Процент пациентов с АГ, взятых на диспансерное наблюдение в течение года, составил 51,4% в 2009г. - 43,9%.
В структуре лиц с впервые выявленной АГ 37,8% составляют пациенты с неосложненной АГ, 34,3% - лица с АГ в сочетании с ИБС и 25,5% - пациенты с АГ в сочетании с ЦВБ, другие формы АГ составляют 2,3%.
Анализ эффективности диспансерного наблюдения пациентов с АГ показал, что в 2013 году сохранилась тенденция к снижению числа инфарктов миокарда и острое нарушение мозгового кровообращения (ОНМК) в группе диспансерных больных на 3,8% и 5,1% соответственно.
Под руководством Европейской Лиги по АГ проведено международное исследование BP-CaRE (контроль АД), целью которого был анализ качества обследования и лечения, больных АГ в 9 Европейских странах. В Республике Беларусь в данное исследование было включено 3 219 пациентов с АГ из г. Минска и областных городов. Анализ результатов исследования показал, что для диагностики поражения органов-мишеней в нашей стране редко используются такие методы обследования как УЗИ брахиоцефальных артерий (у 9 % пациентов, против 24,1% в других странах), определение микроальбуминурии (у 0,7% пациентов против 10% в других странах), а также реже проводится суточное мониторирование АД (у 8,9% пациентов, против 24,5% в Европейских странах).
Анализ назначаемой антигипертензивной терапии показал, что лечение пациентов с АГ в Республике Беларусь проводится современными препаратами, в 80,4% назначается комбинированная терапия, что сопоставимо с результатами лечения в других Европейских странах. В тоже время следует отметить, что часто пациенты занимаются самолечением, что несет угрозу здоровью и жизни пациента, часто приводит к осложнениям.
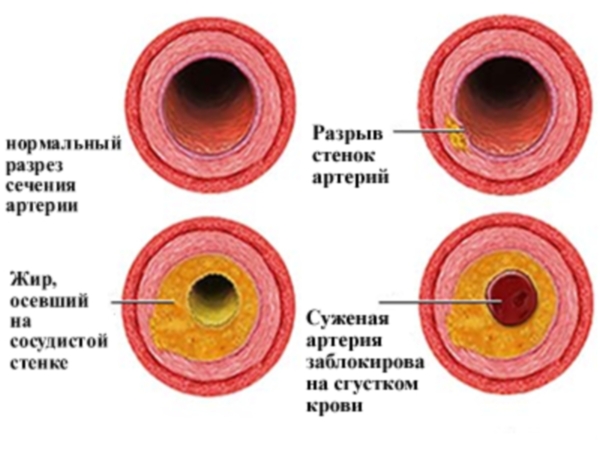
Дислипидемия - дисбаланс содержания в крови «плохих» и «хороших» жировых фракций в сторону увеличения «плохих» и/или снижения «хороших» жиров. Гиперхолестеринемия встречается у 48,4% мужчин и 33,4% женщин трудоспособного возраста. К «плохим» жирам, при повышенном количестве которых во много раз увеличивается риск развития атеросклероза и ИБС, относятся холестерин, липиды низкой и очень низкой плотности, триглицериды. К «хорошим» жирам, т.е. предотвращающим развитие БСК, относятся липиды высокой плотности. За исключением небольшого числа лиц с наследственной гиперхолестеринемией, уровень холестерина, как правило, связан с неправильным питанием.
Гиперхолестеринемия встречается у 48,4% мужчин и 33,4% женщин трудоспособного возраста. К «плохим» жирам, при повышенном количестве которых во много раз увеличивается риск развития атеросклероза и ИБС, относятся холестерин, липиды низкой и очень низкой плотности, триглицериды. К «хорошим» жирам, т.е. предотвращающим развитие БСК, относятся липиды высокой плотности. За исключением небольшого числа лиц с наследственной гиперхолестеринемией, уровень холестерина, как правило, связан с неправильным питанием.
Для сбалансированного питания необходимо употребление с большим количеством фруктов и овощей, здоровые сорта хлеба, постное мясо, рыба и бобовые, наряду с продуктами с низким содержанием жиров или без него. Следует использовать мягкий маргарин, подсолнечное, кукурузное, рапсовое или оливковое масла. Общее содержание жиров должно быть не более 30% общего энергетического состава, а содержание насыщенных жиров не должно превышать 1/3 всех потребляемых жиров.
Рациональное питание - это сбалансированное, регулярное (не реже 4 раз в день) питание с ограничением потребления соли. Исследования ученых показали, что если ограничить употребление соли, риск инфаркта миокарда и других сердечных катастроф может снизиться на 25 %. Очень полезно увеличить употребление продуктов, содержащих калий и магний (морская капуста, изюм, свекла, абрикосы, кабачки, тыква, гречка).
Избыточная масса тела повышает риск развития ИБС и других заболеваний, связанных с атеросклерозом. В республике она регистрируется у 18 % мужчин 25% женщин трудоспособного возраста. Обращает на себя внимание тот факт, что более 12% населения вообще не знает своего веса. Распространенность избыточной массы тела увеличивается с возрастом Для оценки своего веса используйте простую формулу определения индекса массы тела (вес (кг) /рост (м 2 ) = индекс массы тела). Если индекс массы тела меньше 25 - это желаемая масса тела; если больше 28 у женщин и 30 у мужчин можно говорить об ожирении. Причем, более опасно так называемое центральное ожирение (мужского типа), когда жир откладывается на животе.
О наличии центрального ожирения можно судить по окружности талии и отношению окружности талии к окружности бедер. Риск ССЗ повышается у мужчин с окружностью талии больше 94 см и, особенно, при окружности больше 102 см, у женщин - соответственно больше 80 см и 88 см. Отношение окружности талии к окружности бедер у мужчин больше 1,0 и у женщин больше 0,85 является более точным показателем центрального типа ожирения. Наиболее распространенными причинами избыточного веса являются семейные факторы (они, отчасти, могут быть генетически обусловлены, но чаще отражают общие пищевые привычки), переедание, диета с высоким содержанием жиров и углеводов, а также недостаточная физическая активность. Избыточный вес наиболее часто встречается среди слоев общества с более низким культурным и образовательным уровнем, особенно среди женщин из-за отсутствия сбалансированного питания.
 Курение - один из основных факторов риска. Почему курение опасно? Потому что даже одна сигарета повышает давление на 15 минут, а при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов. Если человек выкуривает 5 сигарет в день - это повышения риска смерти на 40%, если одну пачку в день - на 400%, то есть шансов умереть в 10 раз больше!
Курение - один из основных факторов риска. Почему курение опасно? Потому что даже одна сигарета повышает давление на 15 минут, а при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов. Если человек выкуривает 5 сигарет в день - это повышения риска смерти на 40%, если одну пачку в день - на 400%, то есть шансов умереть в 10 раз больше!
В Республике Беларусь табакокурение является опосредованной причиной смерти каждого пятого случая смерти лиц старше 35 лет. Регулярно в республике курят более 45% мужчин и 35% женщин, а студентов и школьников более 65%. Интенсивность курения среди школьников и женщин в последние годы возросли.
По данным ВОЗ, 23% смертей от ИБС обусловлено курением, сокращая продолжительность жизни курильщиков в возрасте 35-69 лет в среднем на 20 лет.
Внезапная смерть среди лиц, выкуривающих в течение дня пачку сигарет и больше, наблюдается в 5 раз чаще, чем среди некурящих. Курильщики не только подвергают риску свою жизнь, но и жизнь окружающих (пассивное курение увеличивает риск ИБС на 25-30%). Уже через 6 недель соблюдения здорового образа жизни наступают разительные перемены в здоровье, а среди бросивших курить риск возникновения ИБС значительно снижается и через 5 лет становится таким же, как и у тех, кто никогда не курил.
Низкая физическая активность способствует развитию БСК в 1,5-2 раза чаще, чем у людей, ведущих физически активный образ жизни. Ходьба в быстром темпе в течение получаса в день может снизить риск сердечно-сосудистых заболеваний приблизительно на 18% и инсульта на 11%. Бег, по крайней мере, в течение часа каждую неделю может снизить риск сердечно-сосудистых заболеваний (ССЗ) на 42%.
Для профилактики ССЗ и укрепления здоровья наиболее подходят физические упражнения, предусматривающие регулярные ритмические сокращения больших групп мышц: быстрая ходьба, бег трусцой, езда на велосипеде, плавание, ходьба на лыжах и др. Частота занятий физическими упражнениями должна быть не реже 4-5 раз в неделю, продолжительность занятий 30-40 мин, включая период разминки и остывания.
- В настоящее время различают первичную, вторичную и третичную профилактику БСК.
Два первых вида профилактики согласуются с ранее выдвинутыми положениями, а именно: первичная профилактика ИБС - это предупреждение развития заболевания у здоровых лиц и лиц, отягощенных различными факторами риска, а вторичная - это предупреждение прогрессирования заболевания и развития осложнений течения БСК у лиц, уже имеющих данное заболевание. Под третичной профилактикой понимают осуществление действий, направленных на задержку прогрессирования сердечной недостаточности (СН). При СН связь между традиционными факторами риска (ФР) и исходом заболевания ломается. Определяющую роль играет функциональное состояние левого желудочка. Начало ремоделирования левого желудочка - исходный момент для проведения третичной профилактики.
Основными составляющими первичной профилактики являются популяционная стратегия и индивидуальная профилактика (стратегия высокого риска).
Популяционная стратегия, или стратегия массовой профилактики, заключается в формировании здорового образа жизни, предусматривающего прежде всего снижение табакокурения, налаживание рационального питания, повышение физической активности для всей популяции и оздоровление окружающей среды. Это, как правило, государственные мероприятия, предполагающие привлечение не только и не столько Министерства здравоохранения, сколько других министерств и ведомств (Министерство спорта и туризма, Министерство сельского хозяйства, Комитет по телевидению и радиовещанию и др.).
Индивидуальная профилактика (Стратегия высокого риска) - это выявление лиц с высоким уровнем ФР (курение, артериальная гипертензия, гиперхолестеринемия, избыточный вес, низкая физическая активность и др.) и корректировка их.
Наиболее известным проектом по профилактике БСК является проект «Северная Карелия в Финляндии», в котором через взаимодействие медицинских и немедицинских служб и самого населения достигнуто существенное снижение ФР, и в результате за 25 лет смертность от ИБС уменьшилась на 73% при значительном снижении общей смертности и смертности от рака. Реализация подобных программ в ряде стран (США, Япония, Канада, Великобритания, Германия) привела к сокращению общей смертности на 20-30%, смертности от сердечно-сосудистых заболеваний - на 30-40%.
Экономический анализ, проведенный в США и других развитых странах, показывает, что реализация межсекторальных программ укрепления здоровья обеспечивает соотношение стоимости затрат и полученного выигрыша как 1:7, т.е. каждый вложенный доллар экономит обществу 7 долларов из средств, которые необходимо было бы потратить на устранение последствий, вызванных курением, употреблением алкоголя и наркотиков, нерациональным питанием.
В рекомендациях «Prevention of Coronary Heart Disease in Clinical Practice», Европейского общества кардиологов, Европейского атеросклеротического общества и Европейского общества по гипертонии подчеркивается значимость оценки общего сердечно-сосудистого риска.
Приоритетом для первичной профилактики, согласно Европейским рекомендациям, являются здоровые лица, у которых имеется высокий риск развития ИБС или других атеросклеротических заболеваний из-за комбинации ФР, в том числе курения, повышенного кровяного давления и уровня липидов (повышенное содержание общего холестерина и липопротеинов низкой плотности (ЛПНП)), низкого содержания липопротеинов высокой плотности и повышенного - триглицеридов, повышенного уровня глюкозы в крови, отягощенного семейного анамнеза по преждевременному коронарному заболеванию или по высокой гиперхолестеринемии и другим формам дислипидемии, гипертонии или диабету.
Вторичная профилактика также должна включать изменения в образе жизни (прекратить табакокурение, избегать пассивного курения, рационально питаться с целью снижения веса, уменьшения кровяного давления и уровня холестерина; контроль глюкозы в крови, повышение физической активности). Если при активном изменении образа жизни не удается достигнуть целевых уровней ФР, следует добавить лекарственную терапию. Больным стенокардией и перенесшим инфаркт миокарда необходимо отдать предпочтение бета-адреноблокаторам, а если они не переносятся - блокаторам кальциевых каналов длительного действия. Ингибиторы АПФ следует назначать пациентам с достоверной систолической дисфункцией левого желудочка. Практически всем больным показано назначение антиагрегантных препаратов типа аспирина по 75 мг в сутки и др. Одновременное назначение аспирина и ингибиторов АПФ нежелательно.
Если при изменении образа жизни целевые уровни холестерина и холестерина ЛПНП не достигаются, обязательно должны назначаться липиднормализующие препараты, прежде всего статины. Также обязательно следует корригировать повышенное кровяное давление и уровень глюкозы.
Наиболее неблагоприятным сочетанием ФР является так называемый метаболический синдром (МС), представляющий собой комплекс взаимосвязанных нарушений углеводного и жирового обмена, а также механизмов регуляции артериального давления и функции эндотелия. В основе названных нарушений лежит снижение чувствительности тканей к инсулину - инсулинорезистентность. Основными составляющими МС являются абдоминально-висцеральное ожирение, гипертриглицеридемия, гиперинсулинемия и артериальная гипертензия. При сочетании названных факторов идет ускоренное развитие атеросклероза.
Ввиду особой агрессивности МС его называют «смертельным квартетом», «смертельным секстетом», «синдромом Х», «синдромом инсулинорезистентности».
Для диагностики МС чаще всего прибегают к измерению окружности талии, определению уровня триглицеридов в сыворотке крови и инсулина натощак, контролю артериального давления.
При выявлении МС профилактические и лечебные мероприятия должны быть направлены на всю совокупность ФР и предусматривать снижение массы тела, адекватный контроль гликемии и дислипидемии, нормализацию артериального давления. Тактика ведения пациентов с АГ и МС имеет ряд особенностей:
- незамедлительное начало лечения антигипертензивными препаратами в сочетании с немедикаментозными мероприятиями (диета, физическая активность);
- ориентация на достижение оптимального или нормального АД (ниже 130/85 мм рт. ст.), поскольку доказано, что стабилизация АД именно на таком уровне и ниже дает реальный органопротективный эффект;
- более частое применение комбинаций антигипертензивных препаратов, что обусловлено большей резистентностью к снижению повышенного АД у таких больных.
Если за счет общих мероприятий не удается нормализовать углеводный обмен, необходимо прибегать к медикаментозному повышению чувствительности тканей к инсулину путем применения бигуанидов (метформин), ингибиторов α-гликозидазы (акарбоза, миглитол), тиазолиндионов (циклитазон, энгистол, пиоглитазон, троглитазон). Можно повысить чувствительность и за счет увеличения кровотока тканей с помощью ингибиторов АПФ, α-блокаторов (доксазозин) и других препаратов. Так же необходимо поступать и при гипертриглицеридемии: назначать фибраты, препараты никотиновой кислоты и т.д.
Особое внимание в последние годы отводится мозговому натрий-уретическому пептиду. Натрий-уретическими пептидами (НУП) обозначают группу гормонов, разделенных на уникальные структуры с остатками 17 аминокислот, которые в основном и определяют их биологическую активность и специфичность. Циркулируя в кровеносном русле, НУП реализуют свои эффекты в различных органах и тканях, связываясь со специфическими рецепторами и активируя циклический гуанозинмонофосфат. Как и все пептиды, они имеют короткий период полувыведения (примерно 2,5 мин), разрушаясь под влиянием нейтральной эндопептидазы 24.11. или через связь с рецепторами, ответственными за их клиренс. Сейчас проводятся исследования по использованию НУП для лечения больных с сердечной недостаточностью и артериальной гипертензией. Препарат омапатрилат уже проходит клинические испытания.
разделенных на уникальные структуры с остатками 17 аминокислот, которые в основном и определяют их биологическую активность и специфичность. Циркулируя в кровеносном русле, НУП реализуют свои эффекты в различных органах и тканях, связываясь со специфическими рецепторами и активируя циклический гуанозинмонофосфат. Как и все пептиды, они имеют короткий период полувыведения (примерно 2,5 мин), разрушаясь под влиянием нейтральной эндопептидазы 24.11. или через связь с рецепторами, ответственными за их клиренс. Сейчас проводятся исследования по использованию НУП для лечения больных с сердечной недостаточностью и артериальной гипертензией. Препарат омапатрилат уже проходит клинические испытания.
Третичная профилактика, должна целенаправленно проводиться с начала ремоделирования левого желудочка. Это важнейшая часть всех профилактических мероприятий при БСК, так как почти половина госпитализаций больных с сердечно-сосудистой патологией приходится на сердечную недостаточность. Частота повторных госпитализаций среди пациентов с хронической сердечно недостаточностью (ХСН) в течение 3 месяцев после выписки достигает 47%, в течение 6 месяцев - 54%. Затраты на лечение больных с ХСН превышают расходы на лечение больных наиболее распространенными формами рака и инфарктом миокарда. Функция левого желудочка у таких пациентов оказывает первостепенное влияние на исход заболевания.
Низкое или нормальное артериальное давление, повышенный уровень холестерина и мозгового натрий-уретического пептида повышают риск при СН и ассоциируются с увеличением смертности. С-реактивный протеин также предопределяет неблагоприятный исход СН, но и супрессия белка может быть связана с неблагоприятным исходом.
Доказано, что основными препаратами, защищающими миокард, являются ингибиторы АПФ и бета-блокаторы. Практически установлено к настоящему времени, что аспирин оказывает неблагоприятное воздействие при лечении больных с ХСН. Пока ничего не известно о безопасности и эффективности статинов у больных с СН.
Общепринятым в настоящее время является мультидисциплинарный подход к лечению СН, сущность которого заключается в объединении врачей и представителей других специальностей для комплексного решения множества медицинских, психо-социальных, поведенческих и финансовых проблем, с которыми сталкиваются пациенты с сердечной недостаточностью и лечащие их врачи.
Одной из организованных форм для практического применения мультидисциплинарного подхода к лечению хронической СН является клиника сердечной недостаточности. Она может быть представлена и как стационарное подразделение, и как дневной стационар при амбулаторно-поликлиническом учреждении, имеющем в своем распоряжении средства для диагностики, мониторинга и возможность проводить адекватное лечение. Коллектив, который будет принимать участие в лечении пациентов с ХСН в клиниках сердечной недостаточности должен включать кардиолога или специалиста по лечению СН, специально обученную медицинскую сестру, геронтолога, социального работника, физиотерапевта, врача общей практики, психолога, диетолога и клинического фармаколога.
В проведенных к настоящему времени исследованиях отмечена высокая клиническая эффективность функционирования клиник сердечной недостаточности, которая выражается в достоверном снижении потребности в повторных госпитализациях, и установлена их высокая экономическая эффективность.
Внедрение мультидисциплинарного подхода в практическое здравоохранение позволит сократить существующий разрыв между достижениями современной кардиологии и реальным качеством лечения больных с ХСН.
Опыт мероприятий по многофакторной профилактике ИБС, проводимых РНПЦК «Кардиология» с 2000г. на популяционном уровне в г. Минске показал, что снижение уровней факторов риска в сочетании с активными мероприятиями по вторичной профилактике сопровождается снижением частоты развития инфаркта миокарда (ИМ) на 21%, мозгового инсульта на 24%. При этом практическая реализация профилактических программ, предполагающая комплекс мероприятий по повышению грамотности населения в вопросах здорового образа жизни и решению целого ряда социальных вопросов, касающихся сбалансированного питания, организации физкультурно-оздоровительной работы населения и др., требует широкого привлечения Республиканских, местных органов государственного управления.
Таким образом, для эффективной профилактики большинства сердечно-сосудистых заболеваний и их осложнений необходимо выполнять всего 7 элементарных правил:
правил:
- Контролируйте ваше артериальное давление.
- Контролируйте уровень холестерина.
- Питайтесь правильно.
- Занимайтесь физическими упражнениями: даже немного лучше, чем ничего.
- Не начинайте курить, а если курите - попытайтесь бросить, каким бы трудным это не казалось.
- Не злоупотребляйте употреблением алкогольных напитков
- Попытайтесь избегать длительных стрессов.
В заключение следует заметить, что даже небольшие изменения, внесенные в образ жизни, могут замедлить старение сердца. Никогда не поздно начать вести здоровый образ жизни. После появления у человека признаков ИБС факторы риска продолжают действовать, способствуя прогрессированию заболевания и ухудшая прогноз, поэтому их коррекция должна быть составной частью тактики лечения.
Главный внештатный кардиолог
Министерства здравоохранения Республики Беларусь,
директор РНПЦ «Кардиология»,д.м.н., профессор
академик НАН Беларуси А.Г. Мрочек




 заболевают ИППП, на земном шаре каждый шестой житель страдает какой-либо болезнью, передаваемой половым путем.
заболевают ИППП, на земном шаре каждый шестой житель страдает какой-либо болезнью, передаваемой половым путем. Заболевания, которые могут передаваться половым путем, весьма разнообразны по своей природе. Среди них можно выделить бактериальные (сифилис, гонорея, хламидиоз, микоплазмоз, паховая гранулема, шанкроид, паховая лимфогранулема); вирусные (герпес и папиломовирусная инфекция половых органов, гепатиты, ВИЧ-инфекция, контагиозный моллюск); вызванные простейшими и паразитами (трихомониаз, чесотка, лобковые вши).
Заболевания, которые могут передаваться половым путем, весьма разнообразны по своей природе. Среди них можно выделить бактериальные (сифилис, гонорея, хламидиоз, микоплазмоз, паховая гранулема, шанкроид, паховая лимфогранулема); вирусные (герпес и папиломовирусная инфекция половых органов, гепатиты, ВИЧ-инфекция, контагиозный моллюск); вызванные простейшими и паразитами (трихомониаз, чесотка, лобковые вши). информативными не сразу после полового акта, а спустя некоторое время (для каждого заболевания оно свое - от 3-5 дней до нескольких недель и даже до 3-6 месяцев при ВИЧ-инфекции) от момента инфицирования.
информативными не сразу после полового акта, а спустя некоторое время (для каждого заболевания оно свое - от 3-5 дней до нескольких недель и даже до 3-6 месяцев при ВИЧ-инфекции) от момента инфицирования. Учитывая негативную роль ИППП в распространении ВИЧ-инфекции, эффективная профилактика СПИДа невозможна без профилактики ИППП. Отказ от рискованного сексуального поведения является одним из самых эффективных способов профилактики этих заболеваний.
Учитывая негативную роль ИППП в распространении ВИЧ-инфекции, эффективная профилактика СПИДа невозможна без профилактики ИППП. Отказ от рискованного сексуального поведения является одним из самых эффективных способов профилактики этих заболеваний.
 В зимний период биологические часы организма претерпевают существенные изменения. День становится все короче, температура - ниже, а настроение - всё изменчивей. Всё это незамедлительно влияет на работу нашего организма. Становится более уязвимой иммунная система, замедляются обмен веществ и гормональные функции, что требует пересмотра ежедневного меню. Однако зимний сезон ещё не причина ничего не есть или наоборот – поглощать еду тоннами!
В зимний период биологические часы организма претерпевают существенные изменения. День становится все короче, температура - ниже, а настроение - всё изменчивей. Всё это незамедлительно влияет на работу нашего организма. Становится более уязвимой иммунная система, замедляются обмен веществ и гормональные функции, что требует пересмотра ежедневного меню. Однако зимний сезон ещё не причина ничего не есть или наоборот – поглощать еду тоннами! инфекций. Ими наиболее богаты фрукты и овощи фиолетового, красного, оранжевого и желтого цвета. Витаминно – минеральные комплексы помогут укрепить иммунную систему. Самые полезные витамины: А, или бета – каротин, витамин С и Е.
инфекций. Ими наиболее богаты фрукты и овощи фиолетового, красного, оранжевого и желтого цвета. Витаминно – минеральные комплексы помогут укрепить иммунную систему. Самые полезные витамины: А, или бета – каротин, витамин С и Е.
 Всемирный день психического здоровья отмечается по инициативе Всемирной организации здравоохранения с 1992 года в целях повышения осведомленности населения в отношении проблем психического здоровья. Мероприятия Всемирного дня психического здоровья направлены на повышение информированности населения о деятельности служб охраны психического здоровья, а также о возможностях оказания своевременной помощи лицам, попавшим в сложные жизненные ситуации.
Всемирный день психического здоровья отмечается по инициативе Всемирной организации здравоохранения с 1992 года в целях повышения осведомленности населения в отношении проблем психического здоровья. Мероприятия Всемирного дня психического здоровья направлены на повышение информированности населения о деятельности служб охраны психического здоровья, а также о возможностях оказания своевременной помощи лицам, попавшим в сложные жизненные ситуации. целом. Лечение этих заболеваний является весьма дорогостоящим мероприятием. Затраты на лечение складываются из прямых расходов на лекарственные средства, госпитализацию и уход за пациентами, а также непрямых затрат вследствие снижения производительности труда, инвалидизации, потери трудоспособности и преждевременной смерти пациентов, вынужденного прекращения трудовой деятельности их родственниками ввиду необходимости ухаживать за болеющим членом семьи.
целом. Лечение этих заболеваний является весьма дорогостоящим мероприятием. Затраты на лечение складываются из прямых расходов на лекарственные средства, госпитализацию и уход за пациентами, а также непрямых затрат вследствие снижения производительности труда, инвалидизации, потери трудоспособности и преждевременной смерти пациентов, вынужденного прекращения трудовой деятельности их родственниками ввиду необходимости ухаживать за болеющим членом семьи. Меняйте мышление с негативного на позитивное. Для начала нужно прекратить ежедневно накачивать себя отрицательной информацией, перестать критиковать существующие порядки, неугодных соседей, сослуживцев и т.д., научиться замечать и радоваться самым простым вещам: первому весеннему цветку, долгожданному отпуску, хорошей погоде…
Меняйте мышление с негативного на позитивное. Для начала нужно прекратить ежедневно накачивать себя отрицательной информацией, перестать критиковать существующие порядки, неугодных соседей, сослуживцев и т.д., научиться замечать и радоваться самым простым вещам: первому весеннему цветку, долгожданному отпуску, хорошей погоде…
 Поддержание чистоты рук за счет улучшения гигиены рук является одним из наиболее важных шагов, которые мы можем предпринять, чтобы избежать заболеваний и распространения микробов. Многие болезни распространяются из-за грязных рук. Простое мытье рук с мылом и водой является лучшим способом, чтобы уменьшить количество микробов на них в большинстве ситуаций.
Поддержание чистоты рук за счет улучшения гигиены рук является одним из наиболее важных шагов, которые мы можем предпринять, чтобы избежать заболеваний и распространения микробов. Многие болезни распространяются из-за грязных рук. Простое мытье рук с мылом и водой является лучшим способом, чтобы уменьшить количество микробов на них в большинстве ситуаций.

 Кашель возникает в результате активации защитных механизмов организма в дыхательных путях и является симптомом болезни, или же реакцией организма на раздражение в горле из-за скопившейся слизи, продуктов питания, пыли, дыма и так далее. Причин возникновения кашля много, как и его типов.
Кашель возникает в результате активации защитных механизмов организма в дыхательных путях и является симптомом болезни, или же реакцией организма на раздражение в горле из-за скопившейся слизи, продуктов питания, пыли, дыма и так далее. Причин возникновения кашля много, как и его типов. «Лающий кашель»
«Лающий кашель»
 заболеваний, вызываемых вирусами, которые преимущественно поражают печень. Эти вирусы циркулируют в крови, в семенной жидкости и вагинальных выделениях, и в меньшей концентрации они содержатся в других биологических жидкостях (слюна, моча, пот, слезы, грудное молоко).
заболеваний, вызываемых вирусами, которые преимущественно поражают печень. Эти вирусы циркулируют в крови, в семенной жидкости и вагинальных выделениях, и в меньшей концентрации они содержатся в других биологических жидкостях (слюна, моча, пот, слезы, грудное молоко).
 Правильно организованный рацион и режим питания, сбалансированный по содержанию и количеству белков, жиров, углеводов будет также способствовать предупреждению стоматологических заболеваний. Избыточное содержание и длительное пребывание в полости рта продуктов, богатых углеводами, и, особенно, сахарами, оказывает негативное влияние на стоматологическое здоровье. Пища, богатая витаминами, особенно витамином D, макро- и микроэлементами, позволит уменьшить возникновение дефектов в структуре зубов. Сладости и фрукты лучше принимать перед чисткой полости рта. В остальное время для перекусов стоит использовать сыр, йогурт, орехи, несладкие фрукты и овощи.
Правильно организованный рацион и режим питания, сбалансированный по содержанию и количеству белков, жиров, углеводов будет также способствовать предупреждению стоматологических заболеваний. Избыточное содержание и длительное пребывание в полости рта продуктов, богатых углеводами, и, особенно, сахарами, оказывает негативное влияние на стоматологическое здоровье. Пища, богатая витаминами, особенно витамином D, макро- и микроэлементами, позволит уменьшить возникновение дефектов в структуре зубов. Сладости и фрукты лучше принимать перед чисткой полости рта. В остальное время для перекусов стоит использовать сыр, йогурт, орехи, несладкие фрукты и овощи.
 может дать вам рекомендации по питанию и лечению, но заставить или сделать что-то за вас он не в состоянии, поэтому 80% все зависит именно от вас и только 20% от лечащего врача. К сожалению, информация, которой переполнены СМИ, далеко не всегда достоверна. Получить нужную вам информацию можно только у компетентного специалиста, но на амбулаторном приеме возможности проводить разьяснительные беседы в достаточном объеме нет. Проходя обучение в «Школе диабета» вы получаете не только сведения о болезни, но прежде всего алгоритм действий в любых жизненных ситуациях, практическая отработка навыков самоконтроля, принципов питания и обсуждения многих других вопросов.
может дать вам рекомендации по питанию и лечению, но заставить или сделать что-то за вас он не в состоянии, поэтому 80% все зависит именно от вас и только 20% от лечащего врача. К сожалению, информация, которой переполнены СМИ, далеко не всегда достоверна. Получить нужную вам информацию можно только у компетентного специалиста, но на амбулаторном приеме возможности проводить разьяснительные беседы в достаточном объеме нет. Проходя обучение в «Школе диабета» вы получаете не только сведения о болезни, но прежде всего алгоритм действий в любых жизненных ситуациях, практическая отработка навыков самоконтроля, принципов питания и обсуждения многих других вопросов.